A cikket írta: Horváthné-Lévárt Bernadett - egyetemes-okleveles ápoló

Elsődleges célcsoportját az egészségügyi szakemberek alkotják: nőgyógyászok, andrológusok, embriológusok, ápolók, szülésznők és laboratóriumi szakemberek. Ugyanakkor fontos kapaszkodót ad döntéshozóknak, finanszírozóknak, civil szervezeteknek és betegtámogató közösségeknek is, hiszen rendszerszintű változásokat sürget.
Mindezek ellenére az iránymutatás nem csupán klinikai útmutatóként értelmezhető, hanem egészségpolitikai és társadalmi szempontból is jelentős dokumentum, hiszen fő célja, hogy csökkentse a termékenységi ellátáshoz való hozzáférés globális egyenlőtlenségeit, és előmozdítsa az egyetemes egészségügyi ellátás megvalósulását.
A meddőség, mint globális népegészségügyi kihívás
A WHO meghatározása szerint meddőségről akkor beszélünk, ha 12 hónapnyi rendszeres, védekezés nélküli szexuális együttlét ellenére sem jön létre terhesség. Bár a probléma sokáig tabutémának számított, ma már világosan látszik, hogy a meddőség globális népegészségügyi kérdés.
A legfrissebb becslések szerint megközelítőleg minden hatodik reproduktív korú ember tapasztal meddőséget élete valamely szakaszában. Mindez rávilágít arra, hogy a meddőség nem marginális jelenség, hanem emberek százmillióinak életét érintő valóság.
Különösen figyelemre méltó, hogy az előfordulás nem mutat jelentős különbséget a magas jövedelmű és az alacsony, vagy közepes jövedelmű országok között. Az élettartamra vetített meddőségi arány a magas jövedelmű országokban 17,8%, míg az alacsony és közepes jövedelmű régiókban 16,5%. Ez azt jelzi, hogy a meddőség földrajzi és gazdasági határoktól függetlenül globális kihívás.
A megfelelő ellátáshoz való hozzáférés ugyanakkor jelentős egyenlőtlenségeket mutat. Számos országban a diagnosztikai vizsgálatok és kezelések költségei súlyos pénzügyi terhet jelentenek az érintettek számára: egyetlen lombikbébi-kezelés ára akár egy teljes éves jövedelmet is meghaladhat. Ez is jól mutatja, hogy a meddőség nem pusztán egészségügyi kérdés, hanem társadalmi és gazdasági szempontból is meghatározó kihívás.
Nem csak egészségügyi kérdés: a meddőség láthatatlan terhei
A meddőség hatása messze túlmutat a biológiai dimenzión. Az érintettek gyakran számolnak be jelentős lelki nehézségekről: szorongásról, depresszív tünetekről, valamint a párkapcsolatot próbára tevő feszültségekről. Számos kultúrában a gyermektelenséget társadalmi megbélyegzés is kíséri, amely aránytalanul nagy súllyal nehezedik a nőkre.
A stigmatizáció, az önhibáztatás és az elszigetelődés érzése sokszor éppoly nehéz teher, mint maga az orvosi diagnózis. Éppen ezért az új iránymutatás hangsúlyozza: a meddőség kezelése nem szűkülhet pusztán klinikai beavatkozásokra, hanem komplex, emberközpontú megközelítést és pszichés támogatást is magában foglaló ellátást igényel.
A WHO kiemeli: a termékenységi ellátást integrálni kell az egészségügyi rendszerekbe, a szolgáltatásokat pedig méltányossá és pénzügyileg védetté kell tenni. A tudományos innováció ma már kézzelfogható esélyt jelent sokak számára a gyermekvállalásra – feltéve, hogy ezek a technológiák hozzáférhetők. Ez különösen fontos annak fényében, hogy a meddőség következményei társadalmilag és kulturálisan gyakran a nőkre nehezednek.
Kivizsgálás és diagnosztika
Az iránymutatás részletes klinikai ellátási útvonalat vázol fel. A folyamat az első konzultációval indul, amely során részletes kórelőzmény-felvétel és fizikális vizsgálat történik. Ezt követik a célzott női és férfi reproduktív vizsgálatok, a társbetegségek feltérképezése, majd a diagnózis felállítása és a kezelési terv kidolgozása.
A strukturált megközelítés célja az egységes, magas színvonalú ellátás biztosítása világszerte, függetlenül attól, hogy a beteg melyik ország egészségügyi rendszerében kap ellátást.
A meddőség okai: összetett háttértényezők
A WHO három fő kategóriába sorolja a meddőség okait:
- női tényezők (például ovulációs zavarok, petevezeték-eltérések)
- férfi tényezők (spermiumszám-, minőség- vagy működészavar)
- ismeretlen eredetű meddőség
Egy nagyszabású, 8500 párt vizsgáló, 25 országra kiterjedő kutatás részletes képet adott az okok megoszlásáról:
- 30,6% – kizárólag női tényezők
- 18,7% – kizárólag férfi tényezők
- 26,3% – női és férfi tényezők együtt
- 10,8% – nem azonosítottak kiváltó okot
Összességében a férfi tényezők teljes egészében vagy részben az esetek 45,1%-ban játszanak szerepet, ami hangsúlyozza a férfi kivizsgálás fontosságát is.
Megelőzés és termékenységi edukáció
Az új iránymutatás kiemelt figyelmet fordít a megelőzés jelentőségére is. Ennek egyik legfontosabb pillére a termékenységi tudatosság erősítése, vagyis az, hogy az emberek időben, hiteles információkhoz jussanak saját reproduktív egészségükkel kapcsolatban. A tájékoztatásnak több színtéren is meg kell jelennie: már az iskolákban és oktatási intézményekben, az alapellátás keretén belül – például rutin orvosi vizitek során –, valamint a szexuális és reproduktív egészségügyi szolgáltatások részeként is.
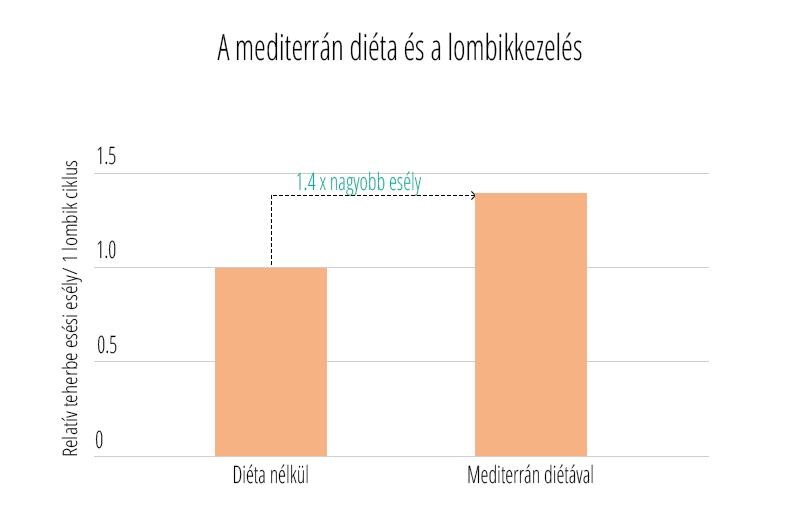
Az edukáció olyan fontos kérdéseket érint, mint: mi számít meddőségnek, mikor érdemes szakemberhez fordulni, hogyan hat az életkor a termékenységre, illetve milyen kockázatot jelentenek a szexuális úton terjedő fertőzések. Az iránymutatás külön kitér a legfontosabb kockázati tényezőkre, mint a dohányzás, a túlzott alkoholfogyasztás, az elhízás vagy éppen az alultápláltság, melyek mind kedvezőtlenül hathatnak a reproduktív egészségre. Ezzel szemben a kiegyensúlyozott, tápanyagokban gazdag étrend, a rendszeres testmozgás, valamint a dohányzás elhagyása bizonyítottan hozzájárulhat a termékenység megőrzéséhez és a későbbi problémák megelőzéséhez.
Megvalósítás és jövőbeli irányok
Az ajánlások gyakorlati bevezetése széles körű együttműködést igényel. Az országoknak közösen kell dolgozniuk egészségügyi minisztériumokkal, szakmai társaságokkal, civil szervezetekkel és betegszervezetekkel annak érdekében, hogy jogalapú, hozzáférhető és fenntartható termékenységi ellátórendszerek jöjjenek létre.
A WHO azt is elismeri, hogy bizonyos területeken még hiányosak a tudományos bizonyítékok. A jövőben várhatóan további ajánlások készülnek többek között:
- a termékenységmegőrzésről,
- a harmadik fél bevonásával történő reprodukcióról,
- valamint a krónikus betegségek termékenységre gyakorolt hatásáról.
A hiányosságok ellenére a WHO első globális meddőségi iránymutatása korszakos előrelépést jelent a reproduktív egészség területén. Nem csupán klinikai útmutató, hanem átfogó társadalmi és egészségpolitikai cselekvési terv is, amely a megelőzéstől a csúcstechnológiás kezelésekig lefedi a teljes ellátási spektrumot.
Legfontosabb üzenete egyértelmű: a termékenységi ellátás nem luxus, hanem alapvető egészségügyi szükséglet és emberi jog. Az ajánlások megvalósítása kulcsszerepet játszhat abban, hogy világszerte egyre több ember számára váljon elérhetővé a biztonságos, megfizethető és méltányos meddőségi ellátás — és ezzel együtt a családalapítás lehetősége is.






 Ezen terhesség alatti problémák mindegyikéről ismert, hogy több, már tudományosan alátámasztott tényező, illetve sok esetben ismeretlen ok áll hátterükben, melyekhez esetleg a HPV hatása hozzáadódhat, azonban egyértelműen egy esetben sem tudták kimutatni a HPV kizárólagos hatását a különböző terhességi állapotok kialakulásában. Emiatt, amennyiben egészséges hölgy szeretne gyermeket vállalni, önmagában a HPV fertőzés nem képezheti ennek orvosilag/tudományosan megalapozott akadályát. Gyakori probléma, hogy HPV pozitív esetben automatikusan császármetszéssel zárul a terhesség.
Ezen terhesség alatti problémák mindegyikéről ismert, hogy több, már tudományosan alátámasztott tényező, illetve sok esetben ismeretlen ok áll hátterükben, melyekhez esetleg a HPV hatása hozzáadódhat, azonban egyértelműen egy esetben sem tudták kimutatni a HPV kizárólagos hatását a különböző terhességi állapotok kialakulásában. Emiatt, amennyiben egészséges hölgy szeretne gyermeket vállalni, önmagában a HPV fertőzés nem képezheti ennek orvosilag/tudományosan megalapozott akadályát. Gyakori probléma, hogy HPV pozitív esetben automatikusan császármetszéssel zárul a terhesség.

































































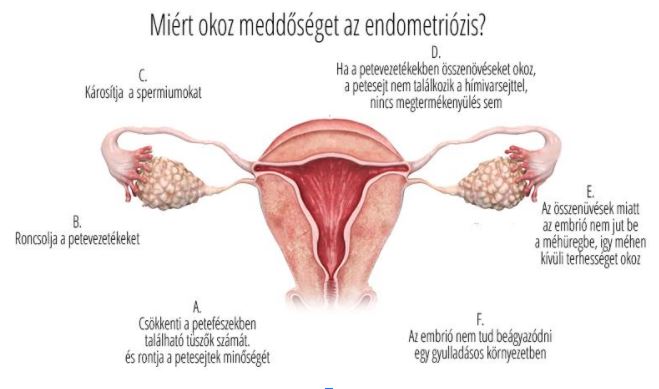





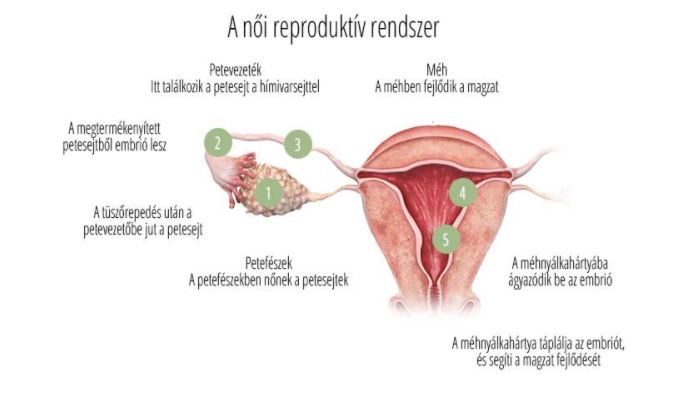 A méh nyálkahártyáját, az úgynevezett endometriális sejtek alkotják, mely, ha nem ágyazódik be embrió, hormonális hatásra leválik, és a nő menstruál.
A méh nyálkahártyáját, az úgynevezett endometriális sejtek alkotják, mely, ha nem ágyazódik be embrió, hormonális hatásra leválik, és a nő menstruál.















 A meddőségben rengeteg tabutéma van, nem beszélünk róla nyíltan, és az iskolákban sem esik róla szó a biológiaórákon. Mivel minden 5. párt érint ez a probléma, ezért rendkívül fontos lenne, ha a társadalomban változna a szemérmes hozzáállás.
A meddőségben rengeteg tabutéma van, nem beszélünk róla nyíltan, és az iskolákban sem esik róla szó a biológiaórákon. Mivel minden 5. párt érint ez a probléma, ezért rendkívül fontos lenne, ha a társadalomban változna a szemérmes hozzáállás.


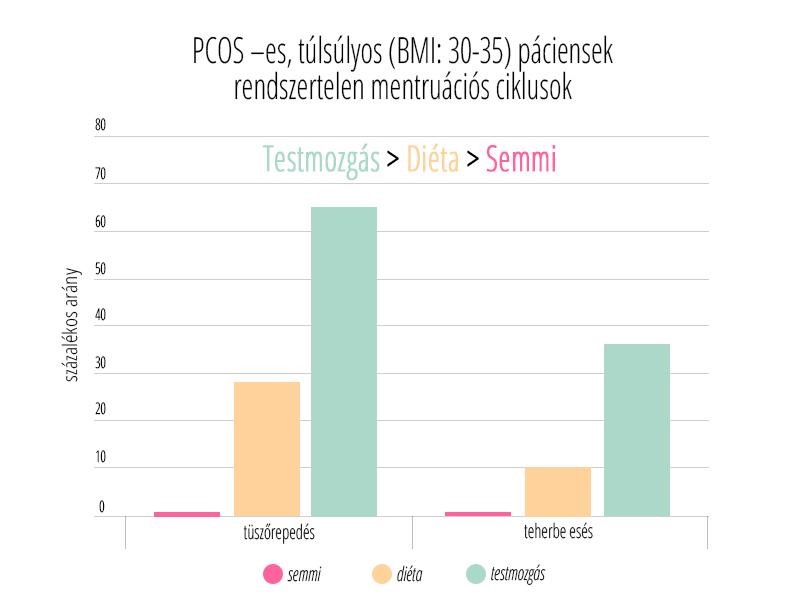





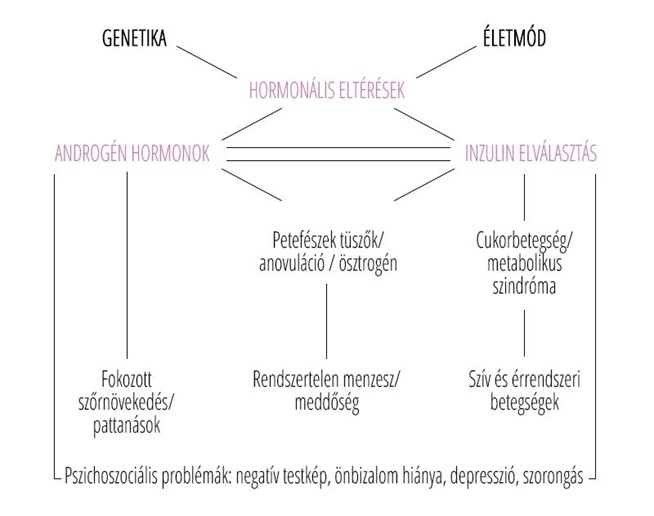


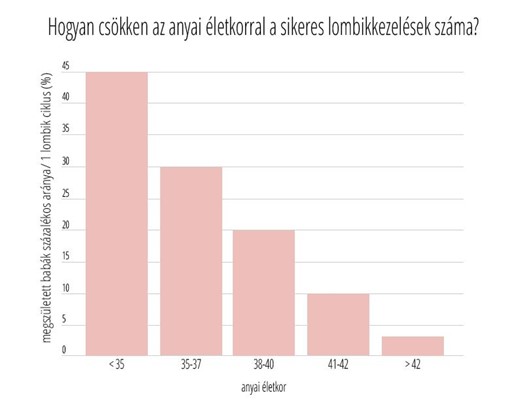






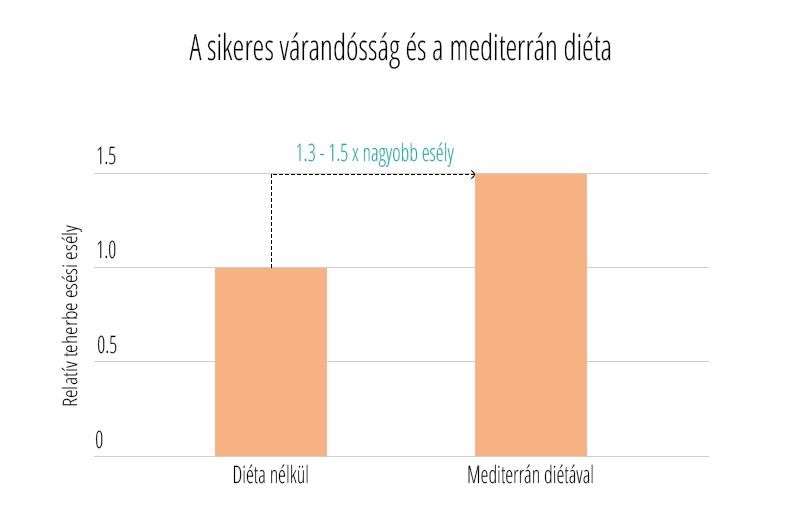
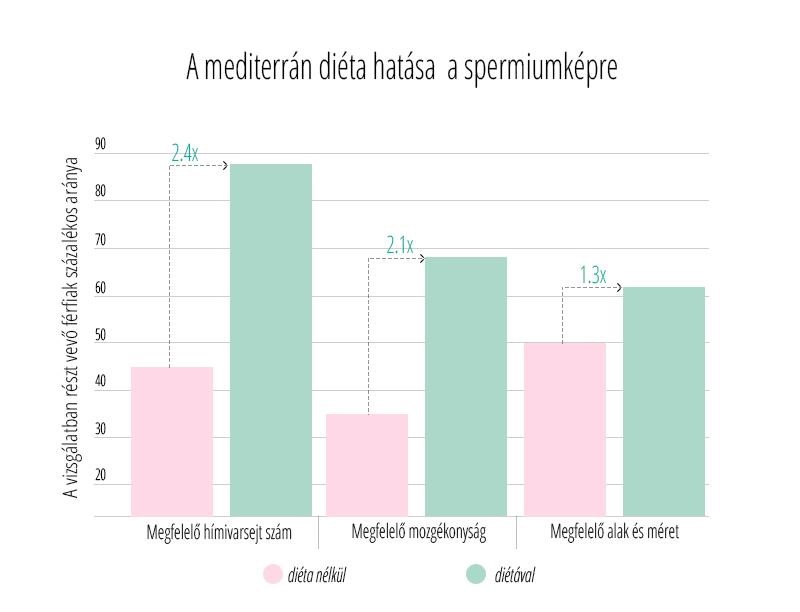

 Sokan éveken át szednek fogamzásgátlót, és amikor babát szeretnének, természetes, hogy felmerül bennük a kérdés, hogy milyen hatása lesz a tabletta szedésének a termékenységükre.
Sokan éveken át szednek fogamzásgátlót, és amikor babát szeretnének, természetes, hogy felmerül bennük a kérdés, hogy milyen hatása lesz a tabletta szedésének a termékenységükre.